Sentir dor abdominal intensa durante o período menstrual não é normal
Apesar da cólica menstrual estar presente na vida das mulheres, dor incapacitante pode ser sinal de endometriose, alerta FEBRASGO
De acordo com dados da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO), cerca de 50% das mulheres em idade reprodutiva sentem cólica menstrual, sendo que 10% delas apresentam dores intensas, muitas vezes incapacitante. Embora o sintoma seja frequente durante a menstruação, o Dr. Ricardo Quintairos, presidente da Comissão Nacional Especializada em Endometriose da FEBRASGO, reforça que sentir dor não é “normal” e, em alguns casos, o desconforto excessivo pode indicar uma endometriose.
O especialista esclarece que a dor é comum durante os primeiros dias do ciclo, porém a intensidade merece atenção, principalmente quando impede a mulher de exercer qualquer tipo de atividade. “Se a dor compromete a rotina, deve ser investigada. Cólicas menstruais severas, dores abdominais fora do período menstrual e durante relações sexuais podem ser sintomas de uma endometriose”, afirma.
A cólica menstrual é resultado do movimento causado pela contração e relaxamento do músculo uterino para a expulsão do endométrio - tecido que reveste a parte interna do útero e o prepara para receber um óvulo fecundado. Quando não ocorre a fecundação, a mucosa espessa que foi formada precisa ser eliminada, então ocorre a menstruação. A endometriose é uma doença inflamatória que acontece quando as células do endométrio não são completamente eliminadas e migram para outros locais como ovário, parte posterior do útero e bexiga.
Além das cólicas extremamente intensas, o médico explica que a endometriose pode apresentar outros sintomas como alterações intestinais e urinários durante o período menstrual, sangramento menstrual intenso e irregular, dor pré-menstrual - que pode ocorrer uma ou duas semanas antes do início do período menstrual, distensão abdominal, fadiga e cansaço e dificuldade maior para engravidar.
O Dr. Rodrigo de Almeida ressalta que o diagnóstico da doença não é simples e vai além dos sintomas citados. “Exige uma avaliação clínica detalhada, análise do histórico do paciente, além de exames físicos e de imagem, como ressonância magnética e ultrassonografia”, diz. “Embora as complicações sejam raras, a endometriose pode resultar na obstrução do intestino. Nestes casos, a paciente pode apresentar dificuldade para evacuar e dor intensa”, completa.
O tratamento pode ser categorizado em duas abordagens: clínica ou cirúrgica. Os tratamentos clínicos envolvem terapias hormonais que têm o efeito de suprimir a menstruação, além do uso de anti-inflamatórios e analgésicos. Em casos mais graves, uma cirurgia por meio de videolaparoscopia é realizada.
Para o especialista, a adoção de um estilo de vida saudável também faz parte do tratamento. “Praticar atividade física e manter uma alimentação equilibrada é fundamental para que a paciente tenha qualidade de vida. O mais importante é entender que sentir dor não é normal. E se a dor priva a mulher de algo que faça parte da sua rotina, é a hora de procurar o médico”, completa.
Juntos Somos Mais Fortes: o câncer de mama tem cura
No mês da campanha Outubro Rosa, FEBRASGO e sociedades médicas unem esforços para mudar o cenário brasileiro que tem estimativa de 74 mil novos casos da doença até 2025
Sete sociedades médicas, incluindo a Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO), estão unidas no movimento “Juntos Somos Mais Fortes”, ação que reforça a importância do trabalho em conjunto entre as especialidades médicas para o enfrentamento do câncer de mama. Apesar dos dados indicados pelo Instituto Nacional de Câncer (INCA), que prevê cerca de 74 mil novos casos da doença até 2025, a ação conjunta tem como objetivo passar a mensagem que o câncer de mama tem cura.
O movimento foi idealizado em resposta a cinco grandes desafios: ampliação do acesso ao rastreamento mamográfico, distribuição e na qualidade da mamografia, tempo para realização da biópsia, para receber resultado e para o início do tratamento, qualidade de vida e o combate à desinformação. E, para alcançar o público jovem, a ação coordenada pelas entidades médicas utilizará em suas comunicações os personagens da Turma da Mônica, de Mauricio de Sousa.
“A FEBRASGO tem um compromisso sólido com a promoção da qualidade de vida e da saúde da mulher. A união das sociedades neste Outubro Rosa é fundamental para que possamos reverter o cenário atual do câncer de mama no Brasil. Juntos, podemos fazer a diferença nessa jornada”, declara a Dra. Maria Celeste Osório Wender, presidente da FEBRASGO.”
Além da FEBRASGO, o movimento “Juntos Somos Mais Fortes” conta com a participação da Sociedade Brasileira de Mastologia (SBM), da Sociedade Brasileira de Oncologia Clínica (SBOC), da Sociedade Brasileira de Radioterapia (SBRT), da Sociedade Brasileira de Genética Médica (SBGM), da Sociedade Brasileira de Cirurgia Oncológica (SBCO) e do Colégio Brasileiro de Radiologia e Diagnóstico por Imagem (CBR).
Ampliação do acesso ao rastreamento mamográfico
Aprimorar o programa de rastreamento oportunístico atualmente em vigor no Brasil, que atualmente alcança no máximo 30% das mulheres. Além de melhorar esse alcance, a campanha quer expandir a faixa etária para a realização dos exames.
Distribuição e na qualidade da mamografia
O Brasil dispõe de um número suficiente de mamógrafos para realizar o rastreamento mamográfico em todas as mulheres acima de 40 anos. No entanto, a má distribuição desses equipamentos e a inferioridade na qualidade de alguns deles representam um desafio significativo. Segundo dados do INCA/MS, menos de 10% dos mamógrafos no país participam do Programa Nacional de Qualidade em Mamografia (PNQM), que se tornou obrigatório com a publicação da portaria em 2012 e sua atualização em 2017 (GM/MS nº 5 de 2017).
Tempo para realização da biópsia, para receber resultado e para o início do tratamento
Muitas mulheres que recebem um diagnóstico suspeito na mamografia enfrentam longos períodos de espera, que podem se estender por semanas ou até meses, para a realização da biópsia pelo SUS. Após a biópsia, o resultado também leva semanas para ser disponibilizado. Uma vez que o câncer é confirmado, são necessários outros exames para individualizar o tratamento, com base em uma compreensão detalhada da biologia do tumor e do seu estadiamento. Em todos os aspectos, o tempo entre o diagnóstico e o início do tratamento tem impacto direto nas chances de cura do paciente.
Qualidade de vida
A qualidade de vida está intrinsecamente ligada ao tratamento oncológico. No SUS, muitas pacientes ainda não têm acesso à reconstrução mamária, apesar de ser um direito garantido por lei. As razões para essa situação são diversas e variam conforme a região. A campanha reforça que todas as mulheres tenham acesso a opções que preservem sua integridade física e emocional, promovendo uma recuperação mais digna e plena.
Desinformação
Poucas doenças geram tanta desinformação nas redes sociais quanto o câncer de mama. O impacto negativo sobre as pacientes que adiam a mamografia ou abandonam tratamentos essenciais — que podem salvar vidas após o diagnóstico — é incalculável. Sendo fundamental que profissionais da saúde possam divulgar informações corretas e seguras.
Com esse objetivo, entre as ações está o lançamento de um site com informações confiáveis, gratuito e de livre acesso para a população.
Para mais informações, acesse: www.juntossomosmaisfortes.org.br .
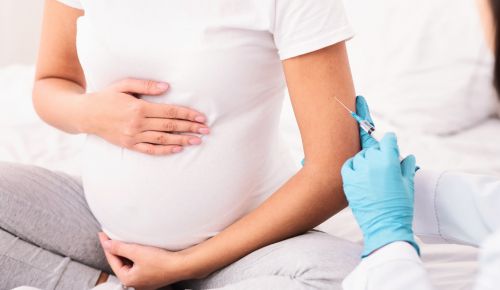
A vacinação materna reduz significativamente a mortalidade neonatal e as complicações de saúde para mães e bebês
Entenda quais imunizantes são recomendados na gestação
No Dia Nacional da Vacinação, celebrado em 17 de outubro, a Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO) destaca que os imunizantes protegem vidas e são ainda mais essenciais durante a gravidez, agindo em dose dupla para garantir a saúde da gestante e do bebê. As mulheres grávidas tornam-se mais suscetíveis a doenças e complicações quando expostas a agentes infecciosos, devido às alterações no sistema imunológico. No entanto, ainda existe muita desinformação sobre a vacinação durante a gestação e a segurança dos imunizantes, o que gera dúvida e diminui a adesão.
A Dra. Susana Aidé, presidente da Comissão de Vacinas da FEBRASGO, recomenda a vacinação das gestantes com os seguintes imunizantes: dT, dTpa, influenza, hepatite B, COVID-19 e vírus sincicial respiratório (VSR). Além disso, ela enfatiza que algumas vacinas, como hepatite A, pneumocócica e meningocócicas ACWY e B, devem ser priorizadas em situações especiais durante a gestação.
“Infecções maternas podem ter consequências graves, incluindo abortos espontâneos, morte fetal, malformações congênitas, atraso no crescimento intrauterino, ruptura prematura das membranas, parto prematuro e infecções neonatais. Para prevenir essas infecções e suas complicações durante a gestação, a vacinação das mulheres deve ser parte integrante do aconselhamento pré-concepcional, envolvendo os familiares como parceiros nesse processo”, diz a médica.
Em geral, as vacinas são desenvolvidas com plataformas seguras para administração durante a gestação, embora não existam estudos específicos realizados com essa população. No entanto, vacinas que contêm componentes vivos não devem ser aplicadas durante a gravidez devido ao risco teórico de infecção fetal pelo vírus vacinal, como vacinas contra rubéola, sarampo, caxumba, dengue e varicela. A vacina contra a febre amarela também não é recomendada para gestantes, embora possa ser considerada em situações de surtos. A vacina contra a raiva deve ser evitada, exceto em casos de exposição de risco.
A Dra. Susana explica que, mesmo que a mulher tenha recebido algumas vacinas antes da gravidez, é necessário se vacinar novamente. Alguns imunizantes são obrigatórios em todas as gestações, independentemente do histórico vacinal. Essas incluem a dTpa e a vacina contra a influenza (gripe). Outras vacinas, como dT, hepatite B, COVID-19 e VSR, são administradas com base na análise da carteira de vacinação da paciente.
“A vacina contra a gripe é altamente recomendada para gestantes. Devido às alterações hormonais e fisiológicas que ocorrem durante a gravidez, as mulheres se tornam mais vulneráveis às infecções pelas cepas da influenza, o que pode levar a formas mais graves da doença”, alerta a médica.
Vacina contra o HPV
Outra vacina importante é a do HPV, que deve ser administrada o mais cedo possível. O ideal é que mulheres que não foram vacinadas durante a infância ou adolescência recebam o esquema completo da vacina HPV na fase de pré-concepção. Durante a gestação, ocorrem modificações que podem favorecer a expressão viral, dificultando a eliminação do vírus e promovendo sua persistência. O DNA do HPV é frequentemente encontrado no trato genital inferior de mulheres grávidas. Embora a transmissão vertical seja rara, o HPV tem sido detectado na placenta, tornando difícil diferenciar entre contaminação e infecção verdadeira. O principal receio é a papilomatose respiratória recorrente resultante dessa transmissão vertical.
Devido à falta de estudos, a vacina contra o papilomavírus humano é contraindicada durante a gestação, mas pode ser administrada no puerpério.
Vacina contra a Coqueluche e VSR
A especialista da FEBRASGO enfatiza que a vacina contra a coqueluche é indicada em dose única a partir da 20ª semana de gestação, proporcionando proteção à mãe contra difteria, tétano e coqueluche, além de proteger o bebê contra a grave condição da coqueluche. “Isso ocorre porque os anticorpos são transferidos via transplacentária e também por meio da amamentação. A vacina deve ser administrada em cada gestação, independentemente do histórico de vacinação prévia com a vacina dupla adulto (dT). Caso não tenha sido possível administrá-la durante a gravidez, a vacinação deve ser realizada imediatamente após o parto, preferencialmente até 45 dias depois”, comenta.
A vacina contra o VSR, licenciada pela Anvisa, é recomendada na bula para administração entre 24 e 36 semanas de gestação. A comissão de vacinas da FEBRASGO, em consonância com a Sociedade Brasileira de Imunizações, sugere que a aplicação ocorra entre 32 e 36 semanas, exceto em casos de risco de prematuridade. Em relação à vacina dTpa, recomenda-se um intervalo de 14 dias entre as doses. O Programa Nacional de Imunizações está avaliando a incorporação dessa vacina ao serviço público de saúde. Dados científicos adicionais são necessários para determinar se doses extras serão necessárias em gestações subsequentes.
A coqueluche e a infecção pelo vírus sincicial respiratório (VSR) são causas significativas de complicações e óbitos nos primeiros meses de vida do bebê. A vacinação materna diminui consideravelmente a mortalidade neonatal e a morbidade do binômio mãe-bebê, além de reduzir os custos em saúde associados a internações e tratamentos de reabilitação.
Benefícios da vacinação da gestante na saúde do bebê após a gestação
“A vacinação durante a gestação tem um impacto significativo na promoção de uma gravidez mais saudável, beneficiando tanto a gestante quanto o bebê, com repercussões positivas na saúde da família e da comunidade a longo prazo. Além de proteger a mãe, a vacinação oferece proteção ao bebê por meio da transferência de anticorpos maternos, especialmente imunoglobulinas da classe G (IgG), pela placenta”, afirma a Dra. Susana.
Assim, vacinar gestantes ajuda a prevenir infecções graves na mãe, reduz o risco de prematuridade e infecções congênitas, permite a transmissão de anticorpos para o feto e evita a transmissão de doenças para o lactente e para outras pessoas sob seus cuidados, seja em casa, em creches, escolas ou hospitais.
Sobrepeso e obesidade podem afetar a fertilidade da mulher?
FEBRASGO esclarece dúvidas sobre a relação entre ao excesso de peso e a gravidez
A Federação das Associações Brasileiras de Ginecologia e Obstetrícia (FEBRASGO) destaca que o sobrepeso e, em especial, a obesidade, elevam o risco de diversas doenças, incluindo diabetes, hipertensão, problemas cardiovasculares e até câncer. Além disso, essa condição também afeta a fertilidade.
Estima-se que até 2044, cerca de 48% dos adultos brasileiros estarão com obesidade, enquanto 27% terão sobrepeso. Essa informação faz parte de um estudo do pesquisador Eduardo Nilson, do Programa de Alimentação, Nutrição e Cultura (Palin) da Fiocruz Brasília, e colegas, divulgado em junho, que ressalta a gravidade do cenário e a necessidade de prevenção contra essa condição. Nos últimos anos, o aumento da obesidade na população tem contribuído para um maior número de tentativas de gravidez sem sucesso.
A Dra. Ana Carolina Sá, membro da Comissão de Ginecologia Endócrina da FEBRASGO, explica que nosso tecido adiposo tem a capacidade de produzir hormônios esteróides, incluindo os esteróides sexuais, como a androstenediona, a testosterona e a estrona, que é um tipo de estrogênio. Esses hormônios desempenham um papel importante na regulação da ovulação.
De acordo com a especialista, quem controla a nossa ovulação é o cérebro, por meio da secreção de gonadotrofinas, como o FSH e o LH, hormônios produzidos pela hipófise que regulam a ovulação feminina. Quando há excesso desses hormônios periféricos produzidos pelo tecido adiposo, isso pode levar a uma regulação alterada da secreção hormonal cerebral e, consequentemente, da secreção hipofisária, influenciando a ovulação. “
Quando a mulher não ovula, ela pode ter ciclos menstruais irregulares. Isso pode se manifestar como ciclos ausentes, com longos intervalos entre as menstruações, às vezes meses sem menstruar ou como ciclos irregulares, que ocorrem com certa frequência, mas de maneira desorganizada, indicando que a mulher não está ovulando”, afirma.
A médica ressalta que não há uma relação direta entre o excesso de gordura corporal e os hormônios que influenciam a fertilidade. E o que se sabe é que existem mulheres magras que enfrentam problemas de anovulação, assim como mulheres obesas que ovulam e menstruam regularmente, preservando sua fertilidade. Portanto, não é obrigatório que um aumento na gordura corporal resulte em uma diminuição na fertilidade. No entanto, para muitas mulheres, o excesso de gordura pode afetar a secreção hormonal mencionada anteriormente. Alterações nos padrões de secreção hormonal podem, sim, impactar a ovulação e a fertilidade. Assim, a relação existe, mas não é linear ou universal; a resposta hormonal pode variar de mulher para mulher.
A perda de peso pode impactar a fertilidade de uma mulher que está tentando engravidar?
A Dra. Ana Carolina menciona que a situação pode variar. Se a perda de peso for saudável, ela não impactará negativamente a fertilidade. O que realmente faz diferença é uma alimentação equilibrada, rica em frutas, verduras e legumes, e com baixo consumo de alimentos processados. Uma dieta saudável é preferível a uma que contenha muito açúcar, frituras, gorduras, enlatados e refrigerantes, que podem levar a um excesso de açúcares, afetando o metabolismo. O que se sabe é que o metabolismo tem uma relação direta com a secreção hormonal.
Uma mulher com excesso de peso que adota uma abordagem consciente de perda de peso, com reeducação alimentar e prática regular de atividades físicas, certamente terá um impacto positivo no funcionamento do organismo. Isso pode, inclusive, ajudar a reverter situações de desregulação hormonal que levam à anovulação.
“No entanto, é importante considerar que a anovulação pode ter várias causas, nem todas relacionadas ao peso. Algumas podem exigir tratamento medicamentoso. Se a anovulação estiver ligada ao excesso de peso, a perda de peso pode trazer melhorias significativas, mesmo que a mulher ainda permaneça acima do peso ideal. Geralmente, uma redução de 10% do peso corporal já resulta em uma melhora considerável nos padrões hormonais”, disse a médica.
Qual o papel do exercício físico na melhoria da fertilidade em mulheres com sobrepeso e obesidade?
“A atividade física deve ser sempre incentivada, pois traz uma série de benefícios, independentemente da necessidade de perda de peso. Exercícios, como musculação, aumentam a massa muscular e reduzem a gordura corporal, melhorando a composição física. Essa mudança já favorece o metabolismo dos açúcares, uma vez que a massa magra possui maior sensibilidade à insulina, ajudando a reduzir a resistência insulínica”, enfatiza.
Além disso, mesmo sem perda de peso, o aumento da massa magra é benéfico. A prática de exercícios promove a liberação de neurotransmissores que proporcionam bem-estar, contribuindo para um estilo de vida mais saudável e melhorando a qualidade de vida, a elasticidade e diversos outros aspectos.
Existem tratamentos ou intervenções específicas recomendadas para mulheres com sobrepeso que desejam engravidar?
Independentemente de a paciente querer engravidar ou não, as orientações para a perda de peso permanecem as mesmas. Primeiramente, é essencial promover mudanças no estilo de vida, adequando a alimentação, que pode ser excessiva ou incorreta, com uma ingestão calórica muito alta. É importante reforçar a necessidade de atividade física regular, que traz uma série de benefícios.
“Em alguns casos, dependendo do grau de obesidade, essas pacientes podem precisar de medicamentos para reduzir a compulsão alimentar, controlar a ansiedade e ajudar na saciedade. Muitas vezes, essas mulheres já apresentam resistência insulínica e hiperinsulinemia, ou seja, têm níveis elevados de insulina para compensar os efeitos negativos desse hormônio, que está associado ao aumento da fome. Certas medicações podem ajudar a melhorar esse padrão de hipersecreção de insulina”, diz.
A médica destaca ainda que em casos mais severos, especialmente se a mulher já tiver doenças associadas à obesidade, como hipertensão, diabetes ou doenças cardiovasculares, a cirurgia bariátrica pode ser indicada. Assim, os tratamentos para mulheres que desejam engravidar são bastante semelhantes àqueles recomendados para mulheres obesas que não estão buscando a concepção.
Dia Mundial de Conscientização e Combate à Trombose: FEBRASGO esclarece mitos e verdades sobre a doença
Segundo um levantamento da Organização Mundial da Saúde (OMS), as doenças cardiovasculares estão entre as principais causas de morte preveníveis no mundo. Muitas dessas condições podem levar a complicações graves, como varizes e tromboses, que afetam milhares de brasileiros anualmente. No Dia Mundial de Conscientização e Combate à Trombose, celebrado ontem, 13 de outubro, a Dra. Venina Barros, presidente da Comissão de Tromboembolismo Venoso da Federação das Associações de Ginecologia e Obstetrícia (FEBRASGO), abordou os mitos e verdades relacionados à doença, reforçando que a conscientização é fundamental para a prevenção e tratamento adequado.
A trombose é uma condição que pode afetar principalmente as veias das pernas (conhecida como Trombose Venosa Profunda) e os pulmões (sob a forma de embolia pulmonar). A especialista diz que as mulheres têm maior risco de trombose do que os homens, no período que se inicia com a primeira menstruação até a menopausa. Contudo, após os 60 anos, homens e mulheres têm uma incidência igual.
Confira a seguir informações importantes sobre a trombose, de acordo com a Dra. Venina Barros:
Grávidas têm mais riscos de desenvolver a doença
Verdade. A gravidez aumenta o risco de trombose, que se eleva de cinco a seis vezes durante a gestação. Após o parto, esse risco é ainda maior, podendo chegar a 30 ou 40 vezes.
A trombose ocorre apenas nas pernas
Mito. A trombose pode se desenvolver em qualquer região do corpo que possua veias e artérias. Embora seja mais frequente nos membros inferiores, como coxas e pernas, a trombose também pode ocorrer nos pés e braços.
Viagens de longas distâncias aumentam o risco da doença
Verdade. Viagens de longa distância podem favorecer a trombose, e isso não se aplica apenas a viagens de avião. Viagens de carro com duração superior a quatro horas também apresentam risco. A dica é manter-se em movimento, hidratar-se e movimentar as pernas, pois essas práticas ajudam na prevenção da trombose. Pacientes de alto risco que já tiveram trombose devem utilizar meias elásticas e, em alguns casos, podem precisar de medicação para prevenção.
Meias elásticas são uma forma eficaz de prevenção da trombose
Verdade. Embora em pacientes de muito alto risco elas não sejam suficientes por si só, definitivamente representam uma ferramenta importante na prevenção da condição.
Realizar uma cirurgia aumenta o risco da doença
Verdade. Embora as cirurgias possam aumentar o risco de trombose, não são as únicas causas. Entre as cirurgias, aquelas de maior duração, como as abdominais e ortopédicas, geralmente apresentam um risco mais elevado de trombose.
Todos os anticoncepcionais causam trombose
Mito. Depende do tipo de anticoncepcional, do medicamento utilizado e da forma de administração. Em geral, as pílulas anticoncepcionais são bastante seguras. No entanto, alguns tipos podem aumentar o risco de trombose em até duas vezes. É importante lembrar que o risco de trombose aumenta significativamente durante a gravidez. Por isso, é fundamental que a paciente passe por uma avaliação antes de iniciar o uso de qualquer anticoncepcional.
Os sintomas são fáceis de identificar
Mito. A trombose nem sempre é fácil de diagnosticar. Os principais sintomas da trombose são dores, inchaço e vermelhidão nas pernas, sendo que algumas pacientes podem apresentar apenas inchaço e dor, sem vermelhidão. Muitas pessoas apresentam poucos sintomas, e, em alguns casos, a primeira manifestação pode ser uma embolia pulmonar ou até mesmo um óbito. Portanto, seu diagnóstico pode ser desafiador.
É possível prevenir
Verdade. A prática de exercícios físicos e a mobilidade são as principais formas de prevenção da doença. Mesmo uma pessoa hospitalizada deve realizar caminhadas. Durante viagens longas ou em situações de trabalho (especialmente se você passa muito tempo em pé ou sentado), é importante fazer pequenas caminhadas e alongamentos, evitando permanecer na mesma posição por mais de duas horas.
FEBRASGO destaca a importância da formação médica como aliada no combate à violência contra a Mulher
De acordo com dados divulgados pelo Fórum Brasileiro de Segurança Pública, no Anuário Brasileiro de Segurança Pública, em 2023, o número de mulheres que enfrentaram algum tipo de violência doméstica aumentou 9,8% em comparação a 2022, totalizando 258.941 casos. Neste cenário, no Dia Nacional de Luta Contra a Violência à Mulher, celebrado em 10 de outubro, a Federação das Associações Brasileiras de Ginecologia e Obstetrícia (FEBRASGO) reforça a importância da formação médica como aliada no combate à violência contra a mulher.
A Comissão de Violência Sexual e Interrupção Gestacional Prevista em Lei da FEBRASGO nasceram com o objetivo de capacitar profissionais de saúde a identificar e atender adequadamente vítimas de violência, promovendo, assim, a conscientização sobre os direitos das mulheres.
A formação dos profissionais de saúde deve incluir tópicos essenciais, como a identificação de sinais de violência, a compreensão dos aspectos legais relacionados à violência sexual e ao aborto, e o desenvolvimento de habilidades para oferecer apoio emocional e psicológico às vítimas. A educação contínua é crucial para equipar os profissionais com as ferramentas necessárias para lidar com esses casos de forma eficaz e sensível.
Para o presidente da Comissão, Dr. Rosires Pereira a violência contra as mulheres, muitas vezes oculta, exige reconhecimento para que as vítimas recebam acolhimento e assistência apropriados. “É fundamental que os profissionais de saúde apoiem essas pessoas, garantindo seus direitos básicos à saúde e à dignidade. O atendimento de qualidade e humanizado tem um impacto positivo na redução dos agravos à saúde decorrente da violência sexual, além de garantir os direitos humanos, sexuais e reprodutivos”, explica.
A FEBRASGO também enfatiza a necessidade de integrar esses temas nos currículos de Medicina e nos programas de pós-graduação, garantindo que futuros profissionais estejam preparados para atender às demandas de saúde de mulheres em situação de violência. “A mudança começa na formação: investir na educação dos profissionais é fundamental para construir um sistema de saúde mais inclusivo e eficaz, capaz de proteger e cuidar das mulheres vulneráveis em nossa sociedade”, finaliza.
EPISÓDIO 4 - O PAPEL DO GINECOLOGISTA NA PRESCRIÇÃO VACINAL COMO FORMA DE CONTRIBUIR PARA LONGEVIDADE COM QUALIDADE DE VIDA - MULHERES 50+
MODERADORA: DRA. MARIA CELESTE OSÓRIO WENDER, PARTICIPANTES: DRA. SUSANA AIDÉ E DRA. ISABELLA BALLALAI