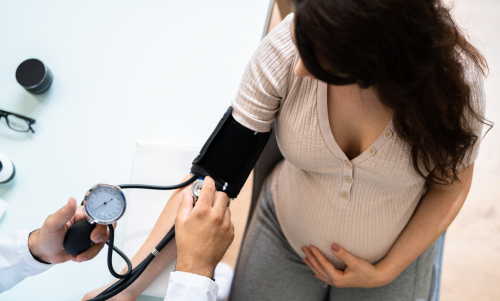
Pré-eclâmpsia: entenda os sintomas, riscos e cuidados para proteger mães e bebês
22/05 – Dia Mundial de Conscientização da Pré-Eclâmpsia
A pré-eclâmpsia é uma condição séria que afeta apenas mulheres grávidas, caracterizada pelo aumento da pressão arterial a partir da segunda metade da gestação. Apesar de muitos casos apresentarem poucos ou nenhum sintoma visível, a doença pode evoluir rapidamente e trazer riscos tanto para a mãe quanto para o bebê.
De acordo com o Dr. José Carlos Peraçoli, presidente da Comissão de Hipertensão na Gestação da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO), o pré-natal rigoroso é fundamental para o diagnóstico precoce da doença. “A gestante pode não sentir nada e estar com pressão alta. Por isso, é importante que inicie o pré-natal logo que confirme a gravidez. Em cada consulta, será medida sua pressão e pode-se descobrir que ela está elevada, mesmo que a mulher não esteja sentindo nada”, explica o Dr. Peraçoli.
Além da pressão alta, outros sintomas podem surgir, como dor de cabeça intensa, visão de pontos brilhantes — muitas mulheres relatam ver “estrelinhas” — e dor na região do estômago. Segundo o médico, entre os exames mais importantes para o diagnóstico estão a avaliação da proteinúria (presença de proteína na urina), além de testes para avaliar o funcionamento do fígado, rins, anemia e alterações de coagulação sanguínea.
"A pré-eclâmpsia tem tratamento, que, inicialmente, é realizado com remédios para controlar a pressão. Mas somente isso pode não ser suficiente. Infelizmente, não existe cura: a pré-eclâmpsia só desaparece quando o bebê nasce”, esclarece o especialista da FEBRASGO.
Principais marcadores de risco: Na primeira consulta do pré-natal, é possível identificar gestantes com maior risco, como:
- Mulheres que já tiveram pré-eclâmpsia em gravidezes anteriores;
- Está com peso acima do ideal;
- Gestação de gêmeos;
- Histórico de pressão alta ou diabetes.
Marcadores adicionais de risco são: primeira gestação, histórico de pré-eclâmpsia em mãe ou irmã, ter 35 anos ou mais, ser negra (preta ou parda) ou ter um intervalo superior a 10 anos entre gestação anterior e a atual.
Prevenção: Segundo Dr. Peraçoli, existem formas de reduzir o risco de pré-eclâmpsia naquelas pacientes consideradas vulneráveis. Quem apresenta fatores de risco deve ser orientada a praticar atividade física — como caminhada de 30 minutos, cinco vezes por semana —, além de tomar cálcio e pequena dose de aspirina, conforme prescrição médica.
O acompanhamento da pressão arterial durante toda a gestação é fundamental. Para quem já tem pressão alta, o monitoramento deve ser feito diariamente ou em dias alternados, conforme orientação médica.
Complicações – Ignorar sinais, mesmo que leves, pode resultar em crise hipertensiva, infarto, derrame, insuficiência renal, convulsões, problemas graves de coagulação e sérios riscos para o bebê, que pode não crescer como deveria. “Nascer com baixo peso, sofrer com falta de oxigênio ou até falecer dentro do útero. Em casos graves, pode ser necessário antecipar o parto, levando ao nascimento prematuro”, alerta o Dr. Peraçoli.
Após o nascimento, os sintomas da pré-eclâmpsia costumam desaparecer, mas o acompanhamento deve continuar. “Toda mulher que teve pré-eclâmpsia precisa manter acompanhamento ao longo da vida, pois tem risco maior de desenvolver problemas cardíacos ou renais. Mudanças no estilo de vida, dieta saudável e exercícios regulares são fundamentais”, conclui o especialista da FEBRASGO.
IV Simpósio Brasileiro de Ginecologia Oncológica da Febrasgo

O IV Simpósio Brasileiro de Ginecologia Oncológica da Febrasgo, ocorrerá em formato online no dia 28 de junho de 2025.
Esta é uma iniciativa idealizada desde 2021 pela Comissão Nacional Especializada em Ginecologia Oncológica da Febrasgo.
O evento visa fornecer informações atualizadas sobre neoplasias, além de estimular o desenvolvimento da área responsável pelo rastreio e identificação dos primeiros sinais da segunda maior causa de óbitos entre mulheres.
O Tema central a ser abordado será “Ações Essenciais e Oportunas, Resultados Transformadores”.
Participe deste evento gratuito com certificado!
Assista abaixo o evento
https://www.youtube.com/watch?v=xlY73ibts-s
Palestrantes
Agnaldo Lopes da Silva Filho (MG)
Professor titular de ginecologia da UFMG; Diretor Científico da Febrasgo;
Caetano da Silva Cardial (SP)
Cirurgião oncológico membro titular da Sociedade Brasileira de Cirurgia Oncológica ; Mastologista membro Titular da Sociedade Brasileira de Mastologia; Mestre em Ginecologia pela faculdade de ciências médicas da Santa Casa de São Paulo; Membro da CNE de ginecologia oncológica da FEBRASGO; Professor associado da Disciplina de Ginecologia da Faculdade de Medicina ABC; Coordenador do grupo de ginecologia oncológica FMABC; Professor da pós-graduação de ginecologia oncológica e cirurgia minimamente invasiva da Faculdade Sirio-Libanes; Cirurgião oncológico da Rede Américas - Santo André
Cristiano de Pádua Souza (SP)
Coordenador do departamento de oncologia clínica mama/gineco do Hospital de Câncer de Barretos. Doutorado pela Faculdade de Medicina de Botucatu Membro da SBOC, grupo GBECAM e grupo EVA. Docente do programa de pós graduação do Hospital de câncer de Barretos.
Delzio Salgado Bicalho (MG)
Ginecologista Oncológico do Grupo Oncoclínicas e da ONCAD Cirurgia Oncológica; Membro da Comissão Nacional Especializada (CNE) de Ginecologia Oncológica da FEBRASGO; Ex-presidente da SOGIMIG 2019/2021.
Donato Einstein (SP)
Oncologista titular do Hospital Municipal Vila Santa Catarina e do Centro de Oncologia e Hematologia do Hospital Israelita Albert Einstein.Doutor em Ciências pela Disciplina de Ginecologia Oncológica da Escola Paulista de Medicina - Universidade Federal de São Paulo (EPM-UNIFESP).
Eduardo Batista Candido (MG)
Professor Associado do Departamento de Ginecologia da UFMG; Diretor da SOGIMIG; Presidente da Comissão Nacional de Especialidades - Ginecologia Oncológica da FEBRASGO.
Etelvino de Souza Trindade (DF)
Membro da comissão especializada de ginecologia oncológica; Membro da comissão de defesa profissional ; Ex-presidente da FEBRASGO; Professor na ESCS (Fac. Medicina) do DF (aposentado); Presidente da Academia de Medicina de Brasília; Vice presidente centro-oeste da AMB
Filomena Marino Carvalho (SP)
Professora associada, livre-docente, do Departamento de Patologia da FMUSP.
Geórgia Fontes Cintra (SP)
Graduação e Residência Médica pela UNICAMP; Fellow em Ginecologia Oncológica pelo Hospital de Câncer de Barretos; Mentora Internacional em Ginecologia Oncologica da International Gynecological Cancer Society (IGCS); Membro da ESGO, IGCS, SBCO e Febrasgo
Jesus Paula Carvalho (SP)
Professor Associado Livre Docente da Disciplina de Ginecologia da Faculdade de Medicina da Universidade de São Paulo. Chefe do Setor de Ginecologia Oncológica do Instituto do Câncer do Estado de São Paulo - ICESP
Jose Carlos de Jesus Conceição (RJ)
Doutor em Ginecologia - UFRJ; Professor Asssociado - UFRJ; Médico do Serviço de Ginecologia- INCA; Professor Assistente Faculdade de Medicina Universidade Estácio de Sá
Juliana K. Helito (SP)
Médica radio-oncologista do Hospital Israelita Albert Einstein, com foco em tumores ginecológicos. Membro e título de Radioterapia pela Sociedade Brasileira de Radioterapia.Preceptora da Residência Médica de Radioterapia no HC-FMUSP e ICESP no ano de 2013. Membro do Grupo EVA e do IGCS.
Karla Kabbach (SP)
Professora adjunta do Departamento de Patologia da UNIFESP e da disciplina de Patologia da FCMS.Médica Patologista com ênfase em ginecopatologia, dermatopatologia e patologia mamária, atuando no Hospital Israelita Albert Einstein.
Leandro Santos de Araujo Resende (DF)
Ginecologista pela Universidade Federal do Triângulo Mineiro - UFTM; Mestre pela Unicamp;Doutor pela UNESP. Ginecologista Oncológico da Oncoclinicas DF e do Grupo EVA.
Marcia Luiza Appel Binda (RS)
Profa. Adjunta do Depto de Ginecologia e Obstetrícia da Univ. Federal do Rio Grande do Sul (UFRGS) com atuação em Ginecologia Oncológica;Título de Especialista em Patologia do Trato Genital Inferior e colposcopia; Doutora pelo programa de pós-graduação Ciências Médicas da UFRGS - área Ginecologia Oncológica.
Maria Celeste Osório Wender (RS)
Presidente da FEBRASGO; Professora Titular de Ginecologia e Obstetrícia da UFRGS; Chefe do Serviço de Ginecologia e Obstetrícia do HCPA; Vice-presidente da SOBRAC; Coordenadora do Ambulatório de Climatério e Contracepção em Situações Especiais do HCPA.
Mariana Seabra Leite Praça (MG)
Professora do Departamento de Ginecologia e Obstetrícia da UFMG e da Ciências Médicas de Minas Gerais; Membro do CNE Ginecologia oncológica da FEBRASGO; Diretora da SOGIMIG - Biênio 2023/25; Membro do Corpo Clínico da Rede Mater Dei de Saúde
Raquel Rivero (RS)
Médica Patologista e Professora do Departamento de Patologia da Faculdade de Medicina da UFRGS. Atua no Hospital de Clínicas de Porto Alegre como patologista com ênfase em patologia feto-placentária e ginecológica, onde também é Chefe da Unidade de Necropsia.
Renato Moretti Marques (SP)
Coordenador do Programa de Cirurgia Robótica em Ginecologia do Hospital Israelita Albert Einstein – HIAE; Coordenador do Serviço de Ginecologia Oncológica do Hospital Municipal Vila Santa Catarina – Hospital Israelita Albert Einstein – HIAE; Mentor Internacional do Programa de Curriculo Global da International Gynecologic Cancer Society - IGCS; Membro da Comissão Nacional de Especialidades – Ginecologia Oncológica da Federação Brasileira das Sociedades de Ginecologia e Obstetrícia – FEBRASGO; Membro Diretor do Grupo Brasileiro de Tumores Ginecológicos – EVA; Doutor pela Disciplina de Ginecologia Oncológica da Universidade Federal de São Paulo - UNIFESP.
Ricardo dos Reis (SP)
Médico Titular do Departamento de Ginecologia Oncológica do Hospital de Câncer de Barretos; Pró-Reitor e Professor da Pós-graduação em Oncologia do Hospital de Câncer de Barretos; Diretor do Instituto de Ensino e Pesquisa do Hospital de Câncer de Barretos – Área de Ensino.
Rodrigo Gadia (SP)
Médico Radio-oncologista do Hospital de Amor de Barretos-SP. Membro titular da Sociedade Brasileira de Radioterapia. Membro titular da IGCS (Sociedade Internacional de Ginecologia Oncológica), Membro titular do GBOT (Grupo Brasileiro de Oncologia torácica e do IALSC (Associação Internacional para o estudo do Câncer de Pulmão); Membro titular do ILROG (Grupo internacional de Radio-oncologia para Linfomas).
Sophie Françoise Mauricette Derchain (SP)
Professora Titular da UNICAMP; Secretária da CNE Oncologia da FEBRASGO; Pesquisadora do CNPq.
Suzana Arenhart Pessini (RS)
Ginecologista oncológica; Universidade Federal do Rio Grande do Sul; Hospital de Clínicas de Porto Alegre.
Walquíria Quida Salles Pereira Primo (DF)
Professora Adjunta de Ginecologia na Universidade de Brasília. Doutorado e Mestrado na UnB. Membro da CNE de ginecologia oncológica da Febrasgo. Ex-presidente da CNE de ginecologia oncológica da Febrasgo 2020-2023. Diretora científica da ABPTGIC.
Evento em formato online para profissionais de saúde.
O certificado digital será emitido após o encerramento do evento e você poderá imprimir ou compartilhar em suas redes sociais.
Responsável Técnico Médico: Maria Celeste Osório Wender | CRM 14578-RS

62º CBGO – Com alto nível científico, evento é marcado pela internacionalização
A 62ª edição do Congresso Brasileiro de Ginecologia e Obstetrícia acabou! Entre os mais de 700 temas e quase 340 palestrantes, foram quatro dias de uma programação científica de altíssimo nível. “Este foi um Congresso intenso em atividades e completo em conhecimento, abordando todos os aspectos da saúde feminina”, declara Dr. Marcelo Luis Steiner, Diretor Financeiro da FEBRASGO.
O câncer de colo do útero, um problema de saúde em todo o mundo, foi um dos temas protagonistas em várias atividades do 62º CBGO. Aqui no Brasil, temos cerca de 17 mil novos casos a cada ano e 7.000 mortes. “E é uma doença que pode ser evitada. Nós já conhecemos muito bem toda a história natural do câncer de colo do útero”, afirma Dr. Agnaldo Lopes da Silva Filho, Diretor Científico da FEBRASGO, que participou de fórum com o Ministério da Saúde para debater o assunto durante o evento.
Internacionalização
Ainda dentro da temática do câncer de colo do útero, aconteceu a 1ª Sessão FEBRASGO e MD Anderson Cancer Center, o centro oncológico da Universidade do Texas, conhecido por ser um dos maiores e mais respeitados centros de tratamento e pesquisa em câncer do mundo. Além disso, nesta edição do CBGO, foi possível contar com a presença ilustre do Prof. Benjamin Hua, da China.
E para aumentar os laços de parceria e ampliar conhecimentos, no último dia do evento, aconteceu o Fórum online “Desafios e Avanços em Saúde da Mulher nos Países de Língua Portuguesa: Câncer de Colo Uterino e Mortalidade Materna”, com representantes de Portugal, Moçambique, Angola, Brasil e São Tomé e Príncipe.
Na parte da sessão sobre câncer de colo do útero, um representante de cada país apresentou um panorama da situação local, abordando epidemiologia, estratégias de rastreamento e vacinação, desafios no diagnóstico e tratamento, experiências e boas práticas.
Na parte sobre mortalidade materna, cada país apresentou os principais desafios e estratégias de redução da mortalidade materna, abordando: principais causas de morte materna, políticas públicas e impacto na redução de mortalidade, modelos de atenção à saúde materna e barreiras no acesso aos cuidados obstétricos.
Participação ativa de jovens ginecologistas e obstetras
O 62º CBGO recebeu mais de 2.000 trabalhos científicos, apresentando estudos e pesquisas, relatos de casos e revisões sistematizadas de 1.183 temas da Ginecologia e 954 temas da Obstetrícia, dos quais 1.670 foram aprovados. Destes, 18 trabalhos foram escolhidos pela comissão para serem premiados.
Para Dr. Agnaldo, “Quatro coisas chamaram muita atenção no 62º CBGO: (1) as atividades da CNE de Ligas, (2) as colaborações internacionais, tanto do MD Anderson quanto dos países de Língua Portuguesa, e (3) o FebraQuiz. Todas essas atividades fizeram muita diferença.”
Foram quatro dias de aprendizado, novidades, discussões, compartilhamento de conhecimentos e interação com o público, o que possibilitou a todos inúmeros aprendizados na Ginecologia e Obstetrícia, com foco na pesquisa e principalmente na prática clínica.
Durante a cerimônia de encerramento, foram apresentados alguns números do evento: dos mais de 4.300 inscritos, 61% são do Sudeste, 16% do Nordeste, 11% do Sul, 7% do Norte e 6% do Centro-Oeste. Vale destacar o grande número de congressistas jovens (2.349) e o público feminino, que representou 78% dos congressistas presentes.
“Agradecemos a presença de todos os congressistas e patrocinadores do evento e o apoio do Ministério da Saúde e da AMB. Aguardamos a presença de todos vocês no CBGO 2026, que acontecerá no mês de maio, em Belo Horizonte”, finaliza Dra. Maria Celeste Osório Wender, a primeira presidente mulher da FEBRASGO.
CBGO2026
Minascentro é o local escolhido para a 63ª edição do Congresso Brasileiro de Ginecologia e Obstetrícia. Vale o lembrete: o lote promocional CBGO 2026 está disponível no site (clique aqui) ainda hoje, 17/05. O lote inaugural está previsto para o dia 1º de julho.
62º CBGO – Um breve passeio pelas aulas e números desta sexta-feira
Com uma grade científica tão completa, fica difícil destacar apenas uma atividade dentre as mais de 700. Porém, logo pela manhã, chamou atenção o FEBRASGO Position Statement (FPS) sobre Sexologia, com muitas congressistas tirando suas dúvidas da prática clínica sobre a terapêutica com testosterona para mulheres com desejo sexual hipoativo. A Dra. Fabienne Bernardes Castro Vale, presidente da CNE de Sexologia e moderadora da atividade, e a Dra. Lucia Alves da Silva Lara, palestrante e vice-presidente da mesma CNE, deram informações altamente relevantes sobre este tema tão “quente” entre os ginecologistas.
Outra atividade que gerou muita conversa e compartilhamento de experiências práticas, dentro da sala 202A do RioCentro, foi a mesa-redonda “Manuseio do uso de hormônios na adolescência”. Os diálogos na sessão de discussão envolveram especialmente os casos práticos envolvendo métodos contraceptivos para meninas com espectro autista, cadeirantes e aquelas inseridas em um contexto de vulnerabilidade social, que as obriga a ingressar na vida sexual quando ainda nem chegaram à telarca.
Entre as atividades nomeadas “O que rola nas redes?”, a ‘Cesárea maternoassistida’ foi o assunto tratado pela Dra. Adriana Lippi Waissman, obstetra membro da CNE de Assistência ao Abortamento, Parto e Puerpério. A prática difundida nas redes sociais consiste em procedimento cirúrgico onde a mãe participa na retirada do bebê do útero durante uma cesárea, auxiliada pela equipe médica. Dra. Adriana mostrou todos os riscos inerentes a este procedimento, que não tem respaldo na literatura científica. A obstetra aproveitou a ocasião para fazer um apelo aos colegas: “Por favor, tenham muita atenção com a técnica cirúrgica”.
O Dr. Rômulo Negrini, vice-presidente da CNE de Assistência ao Abortamento, Parto e Puerpério, comentou sobre a cirurgia plástica na cesariana, elencando todos os perigos por trás desta prática e deixando bem claro que ambos os procedimentos cirúrgicos não devem ser realizados ao mesmo tempo, em razão de inúmeros riscos para a mulher, sendo um deles a trombose. “Não é preciso ter a ansiedade de resolver todos os problemas de uma vez só”, declarou Dr. Rômulo ao final da sua apresentação, durante sessão que teve como moderadora a diretora Administrativa da FEBRASGO, Dra. Roseli Mieko Yamamoto Nomura.
Conferência com a AMB
A conferência do Dr. César Fernandes, presidente da Associação Médica Brasileira, na tarde desta sexta-feira, uniu pensamentos do passado, presente e futuro, revelando a visão das Academias de Medicina ao longo do tempo. A frase célebre de Winston Churchill, citada na apresentação, não poderia ter sido mais apropriada: “Quanto mais você olhar para trás, mais para frente você vai ver.”
Essa foi a reflexão proposta por meio de uma viagem no tempo, destacando a importância do trabalho desenvolvido pelas Academias desde Platão até os dias atuais. Elas são fontes de disseminação do conhecimento e pontes para a implementação de políticas públicas.
Entre os próximos passos, assinalados pelo Dr. César, estão a aproximação com as universidades e o uso de novas tecnologias, como a Inteligência Artificial. Ele também ressaltou a construção do trabalho da ANAGO – Academia Nacional de Ginecologia e Obstetrícia, que tem um futuro promissor.
Números desta sexta-feira
Em um giro rápido pela área de exposição, vale destacar também:
- Na GO Store, foram feitos mais de 80 atendimentos para venda dos inúmeros produtos que levam o logotipo da FEBRASGO neste dia 16/05. Os campeões de venda são os itens institucionais: (1) a placa do título de especialista, feita em aço escovado com moldura escura, e (2) o selo personalizado, com o nome do especialista para colocar em receituários ou laudos. Estes itens são controlados e é preciso confirmar o registro de médico.
- Na Arena Científica marcaram presença hoje perto de 260 congressistas.
- Cerca de 160 pessoas estiveram nas aulas da Sala Hands On C nesta sexta-feira.
Por fim, vai uma superdica: o lote promocional CBGO 2026 estará disponível no site (clique aqui) até amanhã, 17/05. Você também pode passar no estande da FEBRASGO e escanear o QR Code, que tem as informações dos valores promocionais dentro de cada categoria de inscrição. O lote inaugural está previsto para o dia 1º de julho. Garanta já sua participação em Belo Horizonte.
62º CBGO: Final do FebraQuiz: conhecimento com diversão
Hoje foi o dia da rodada final do 1º FebraQuiz da FEBRASGO, o jogo interativo que testa conhecimentos em Ginecologia e Obstetrícia com base nas publicações e diretrizes mais recentes. Trata-se de uma atividade divertida e interativa voltada para os aprendizes. Foram 2 rodadas classificatórias com cinco equipes em cada rodada. Cada equipe foi composta por até 5 pessoas.
“O FebraQuiz utiliza uma estratégia pedagógica inovadora chamada ‘gamificação’, onde equipes de residentes de diferentes programas participam de uma disputa com o objetivo principal de acertar o maior número de questões no menor tempo possível”, conta Dr. Gustavo Salata Romão, atual presidente da Comissão de Residência Médica da FEBRASGO e um dos coordenadores da atividade.
Na terceira e última rodada, foi anunciado o nome da equipe vencedora: grupo Placentas Pensantes, de residentes da Unicamp. Parabéns aos participantes!
Competições como essa estimulam a dedicação máxima e o empenho dos residentes participantes, envolvendo também os preceptores e supervisores dos programas e a plateia, que acompanha atentamente - e com muita animação - toda a competição. “A primeira experiência do FebraQuiz no CBGO tem sido um sucesso, e esperamos que atividades como esta possam ser oferecidas nos próximos Congressos da FEBRASGO”, finaliza Dr. Gustavo.
Coordenadores do FebraQuiz
Coordenadores gerais: Drs. Adolfo Wenjaw Liao e Edson Santos Ferreira Filho.
Demais coordenadores: Dr. Gustavo Salata Romão, Dra. Maria Laura Costa do Nascimento, Dra. Lia Cruz Vaz da Costa Damásio, Dr. Carlos Alberto Maganha e Dr. Gustavo Arantes Rosa Maciel.
Mudanças climáticas podem aumentar a demanda pela doação de leite humano
19 de maio é o Dia Nacional de Doação de Leite Humano
“A questão da doação de leite humano sempre foi relevante, porém com as mudanças climáticas dos tempos atuais (enchentes, deslizamentos) pode ocorrer a falta deste alimento para os bebês das populações vulneráveis, pois a mãe pode estar impedida de fazer o aleitamento. Isso é grave, pois acaba elevando a mortalidade neonatal”, ressalta Dra. Silvia Regina Piza, ginecologista e Assessora da Diretoria Científica da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO)
O Brasil é referência sobre o tema. Dados do Ministério da Saúde mostram que, em 2024, foram coletados 245,7 mil litros de leite humano, graças à contribuição de 193 mil mulheres lactantes, beneficiando 219,3 mil recém-nascidos.
A doação de leite humano para bebês prematuros ou de baixo peso e que ficam internados nas Unidades de Terapia Intensiva por muito tempo, é essencial. O leite humano estimula a formação do microbioma intestinal dessas crianças, é rico em nutrientes e micronutrientes que são adequados nessa fase da vida. De acordo com especialistas, é muito mais saudável ao bebê prematuro que esteja em UTI - e cuja mãe está impossibilitada de amamentar - receber o leite humano do banco de leite do que fórmulas lácteas.
A Dra. Silvia explica que a maioria das mulheres pode ser doadora de leite humano, desde que estejam saudáveis, ou seja, sem nenhuma contraindicação médica, e que tenham uma produção de leite além da suficiente para o seu bebê.
“Antes da doação, essas mulheres passam por processo de seleção, anamnese, exame físico, histórico e sorologia, porque elas não podem ter doenças infectocontagiosas, que eventualmente prejudiquem ou que sejam transmitidas através do leite”, comenta a ginecologista. Essas mães doadoras de leite também não podem ser usuárias de medicamentos contraindicados para o aleitamento materno, tampouco terem histórico de serem usuárias de drogas ilícitas ou alcoolismo.
O processo de doação envolve a coleta por meio de bombas, com a higienização e assepsia adequadas. Antes do armazenamento, o leite humano para doação é submetido a um processo como o de pasteurização, para destruir eventuais microorganismos. Posteriormente, esse leite é aquecido numa temperatura de 62,5 graus, por um tempo mínimo de 30 minutos, sendo então resfriado e armazenado para ser disponibilizado.
“Para mulheres que desejam doar, aconselhamos que busquem os postos de coleta (bancos de leite) em suas cidades, pois nesses locais há pessoas especializadas para orientá-las durante as dificuldades eventuais que acontecem no aleitamento”, reforça Dra. Silvia.
Benefícios para doadora - a mulher que doa o leite tem o benefício de manter o fluxo e funcionamento da produção e da saída do leite da mama, sustentando o aleitamento em si. O aleitamento pode prevenir doenças nas mulheres, como o câncer de mama.
Maio Laranja: violência sexual contra crianças e adolescentes exige resposta urgente e multidisciplinar
18 de maio é o Dia Nacional de Combate ao Abuso e à Exploração Sexual de Crianças e Adolescentes
A violência contra crianças e adolescentes é uma das mais graves violações dos direitos humanos e da saúde pública – conforme reconhecido pela Organização Mundial da Saúde (OMS). Trata-se de um fenômeno complexo, que ultrapassa aspectos sociais, exigindo uma ação conjunta do Estado, das famílias e da sociedade civil.
De acordo com o Ministério da Saúde (2015), a violência sexual é a infração dos direitos sexuais no sentido de abusar ou explorar o corpo e a sexualidade de crianças e adolescentes. Está dividido em duas categorias: abuso sexual e exploração sexual.
O abuso sexual refere-se à prática de atos sexuais por um adulto ou alguém com mais idade, com o intuito de obter satisfação sexual, como ou sem contato físico, com ou sem uso da força – a partir da confiança que se estabelece com a vítima. Pode incluir desde palavras obscenas, beijos forçados, carícias nas partes íntimas ou outras formas de contato físico com intenções sexuais.
Já a exploração sexual consiste na utilização de crianças ou adolescentes para fins sexuais, mediante pagamento ou troca de favores – sendo caracterizada por práticas como prostituição infantil, pornografia, tráfico de pessoas e turismo sexual. Neste caso, a vítima é duplamente agredida: pela exploração do corpo e pela prática de abuso sexual.
Para Dr. Olímpio Barbosa de Moraes Filho, médico ginecologista e Vice Presidente da Região Nordeste da FEBRASGO, “O mais triste de quando se trata de criança e adolescente é que, em torno de 70 a 80% do casos, são praticados por familiares ou por pessoas que deveriam protegê-las”.
Vale ressaltar que a violência sexual não exige contato físico para ser configurada. A exposição a conteúdos pornográficos, aliciamento on-line ou qualquer tipo de contato obsceno, entre outras ações, podem configurar violência sexual e gerar impactos no desenvolvimento físico, emocional e psicológico das vítimas.
Dados de violência sexual na Bahia e Pernambuco
Os números mais recentes reforçam a urgência de tratar o tema. De acordo com a Associação de Obstetrícia e Ginecologia da Bahia (SOGIBA), somente em 2023, foram notificados 5.024 casos de abuso sexual contra crianças e adolescentes. A maioria das vítimas é do sexo feminino, com idades entre 10 e 14 anos, e, em cerca de 68% dos casos, o abuso ocorreu no ambiente familiar – tendo como agressores pessoas próximas como pais, padrastos, tios e avôs.
Em Pernambuco o cenário não é diferente. Conforme dados fornecidos pela Associação dos Ginecologistas e Obstetras de Pernambuco (SOGOPE), somente no primeiro trimestre de 2024, foram registrados 1.716 casos – o levantamento foi realizado pelo Sistema de Informação de Agravos de Notificação (SINAN) e compilados pela Secretaria Estadual de Saúde (SES-PE). Crianças entre 5 e 14 anos somam grande parte das vítimas, sendo que 87,6% são meninas. A pesquisa também aponta que a maioria dos casos ocorrem na própria casa.
O perfil dos abusadores também chama a atenção: em 22,6% dos casos, os agressores são amigos ou conhecidos das vítimas – pais e padrastos aparecem em 21,8% dos registros. A violência sexual, muitas vezes, silenciosa e prolongada, caracterizando um ciclo de medo e culpa por parte de quem sofreu a agressão.
Outro dado alarmante é a condição racial: 77,8% das vítimas, em Pernambuco, são negras (68% pardas e 9,70% pretas) – fato que evidencia como as desigualdades estruturais podem impactar a vulnerabilidade de meninas e meninos negros.
Atenção humanizada
Para romper o ciclo da violência, é fundamental um atendimento humanizado e multidisciplinar. A Norma Técnica do Ministério da Saúde orienta que o acolhimento seja feito por equipes formadas por profissionais capacitados - psicólogos, assistentes sociais, médicos e enfermeiros - com escuta qualificada, privacidade e empatia.
É essencial que as unidades de saúde disponham de protocolos bem definidos, ambiente protegido, prontuário único e articulação com os serviços de proteção social, educação e justiça. A abordagem deve garantir o suporte necessário à recuperação física e emocional das vítimas.
Prevenção, denúncia e responsabilidade coletiva
Além do atendimento às vítimas, a prevenção é um dos pilares mais importantes no enfrentamento à violência sexual. Campanhas educativas, formação de profissionais da saúde e da educação, acompanhamento de crianças em situação de vulnerabilidade e promoção de ambientes seguros nas escolas e comunidades são estratégias indispensáveis.
A notificação de casos é obrigatória por todos os profissionais de saúde, conforme determina o Estatuto da Criança e do Adolescente (Lei nº 8.069/1990) e a Lei nº 10.778/2003. A Portaria GM/MS nº 1.271, de 2014, garante que esses casos sejam tratados com prioridade absoluta.
Compromisso com a infância
A violência sexual contra crianças e adolescentes demanda uma resposta firme e contínua da sociedade. A responsabilização dos agressores, o rompimento do silêncio e a promoção de ambientes são indispensáveis. É dever de todos – familiares, escola, profissionais e gestores públicos. O compromisso visa garantir direitos fundamentais aos menores – bem como o desenvolvimento pleno e à proteção contra todas as formas de abuso.
Dia Internacional contra a LGBTfobia: Cuidados específicos não correspondem à distinção discriminatória
17 de maio - Dia Internacional contra a LGBTfobia: Ginecologista dá dicas sobre abordagem acolhedora no consultório para população LBGTQIAPN+
“Quando falamos de LGBTfobia, falamos de discriminação, preconceito e de uma violência sofrida por uma população devido a sua identidade de gênero ou orientação afetivo-sexual. Agora imagine viver sob constante medo de ser estigmatizado, rejeitado ou mesmo agredido. Com certeza essas situações vão gerar impactos profundos tanto na saúde emocional quanto na saúde sexual dessas pessoas”, declara Dr. Eduardo Siqueira Fernandes, ginecologista membro da Comissão Nacional Especializada de Sexologia, da Federação Brasileira das Associações de Ginecologia e Obstetrícia (FEBRASGO)
A saúde emocional desta população sofre impactos importantes, assim como a saúde sexual: muitas pessoas da comunidade LGBTQIAPN+ se afastam do serviço de saúde com medo de sofrerem discriminações. “Isso prejudica ações de saúde essenciais, vulnerabilizando mais ainda essas pessoas e impedindo que elas acessem programas de prevenção, diagnóstico e tratamento, por exemplo, de infecções sexualmente transmissíveis, aqui incluindo HIV, sífilis e outras”, explica o ginecologista.
Além disso, segundo ele, há uma profunda falta de preparo dos profissionais de saúde, um problema com origem ainda na formação acadêmica. “Por exemplo, mulheres cis-lésbicas ou bissexuais muitas vezes têm acesso negligenciado a exames ginecológicos ou, quando são realizados, são mal realizados. Esse despreparo também atinge as pessoas transexuais e travestis, que acabam enfrentando dificuldades para receber atendimento adequado, seja quando o nome social é desrespeitado ou quando prevenções ou rastreamento de determinados cânceres, como os de mama ou do colo de útero, não são realizados, sejam por desinformação ou puro estigma e preconceito.”, comenta Dr. Eduardo.
Mitos presentes na sociedade
- A ideia de que só existam pessoas cisgêneras ou só existam pessoas heterossexuais, invisibilizam outras vivências sexuais e de gênero, levando a negligência importante no cuidado com a saúde.
- Ignorar o fato de que pessoas com orientações não heterossexuais precisam de uma atenção específica à sua saúde sexual ou à sua identidade de gênero. “Quando trabalhamos com todas as pessoas da mesma forma, quebramos um princípio importante da saúde, que é o princípio de equidade”, diz o ginecologista.
- A ideia de que pessoas LGBTQIAPN+ têm uma vida sexual promíscua, sem controle das suas necessidades ou dos seus desejos, fazendo com tenha sempre um comportamento de risco para infecções sexualmente transmissíveis.
Como deve ser a abordagem nos consultórios
Para Dr. Eduardo, a forma de abordar temas como prazer, identidade de gênero, orientação afetivo-sexual é justamente naturalizando-os. Para isso, o contato precisa ser respeitoso, em ambiente seguro, acolhedor e livre de qualquer julgamento. “Para que possamos fazer isso, temos de reconhecer as diferentes expressões da sexualidade e do gênero, para evitarmos abordagens preconceituosas ou desinformadas. Isso vai nos exigir uma escuta ativa, empática e preparada tecnicamente”, explica o membro da FEBRASGO.
Ele recomenda que os colegas estejam dispostos também a aprender com o paciente. “Muitas vezes eles nos ensinam como devemos lidar com questões relativas à sexualidade e ao gênero, e neste momento podemos reconhecer os nossos limites mantendo o respeito. Temos o compromisso aumentado com cuidado ético, trazendo uma abordagem muito mais humana para aquele atendimento”.
O ginecologista é o profissional de saúde que atua diretamente em aspectos íntimos da saúde. E por isso ele tem que ser um agente ativo no combate à LGBTfobia e na promoção de uma sexualidade mais saudável e inclusiva para todas as pessoas. “Nós ginecologistas precisamos lembrar de oferecer um ambiente acolhedor e seguro para que as pessoas que nos procuram possam se sentir tranquilas para falar abertamente sobre a sua sexualidade, sem riscos de julgamentos. Isso fortalece muito a autoestima e o autocuidado dessa pessoa. Além disso, é o profissional que vai ser procurado para que sejam oferecidas informações sólidas, seguras e baseadas em evidências científicas e não informações baseadas em opiniões pessoais, que possam muitas vezes estar permeadas de preconceitos e julgamentos morais”, explica o médico.
A ideia é que o ginecologista possa atuar como formador de opinião e promover uma educação continuada para outros agentes, para que o atendimento à saúde seja feito de maneira empática e sensível às diversidades.
Cuidado individualizado
O cuidado à saúde necessita ser individualizado: mulheres lésbicas, ou seja, mulheres que fazem sexo com exclusivamente com outras mulheres, também estão expostas às infecções sexualmente transmissíveis e, portanto, precisam de orientações específicas sobre rastreamentos, exames ginecológicos, vacinação e planejamento reprodutivo, caso queiram ter filhos. “Precisamos, por exemplo, orientá-las sobre congelamento de gametas, se preciso”, acrescenta ele.
Cuidados específicos não correspondem a uma atenção discriminatória, mas um cuidado amplo, centrado na pessoa e respeitando as suas vivências e suas realidades e, principalmente, promovendo uma saúde sexual de forma plena. Isso é extremamente importante.
Para um melhor acolhimento aos pacientes LGBTQIAPAN+ nos consultórios, também é importante disponibilizar material educativo, ilustrativo, para que essas pessoas possam se identificar. Vale folders, panfletos, revistas com identidades visuais que sejam não somente direcionadas para a população cis-heterossexual. “Além disso, precisamos treinar toda a equipe com a qual essa pessoa vai ter contato, da portaria à recepção”, lembra Dr. Eduardo. Uma boa sugestão é a criação de formulários disponíveis no consultório em que a própria pessoa possa responder sobre seu nome, o uso ou não de um nome social, sobre a sua identidade de gênero, sobre a sua orientação afetiva e sexual e outros dados sensíveis; o que pode facilitar o vínculo entre paciente e médico.
A linguagem não discriminatória é essencial, e Dr. Eduardo deixa uma dica: “Ao me referir à pessoa com quem meu paciente se relaciona, pergunto sobre parcerias e não determino de forma prévia o gênero dessa pessoa. Então isso já é uma forma de me vincular como profissional de saúde à paciente. Precisamos ser ao máximo acolhedores e respeitosos, além de trazer oferecer ações afirmativas e inclusivas às pacientes; somente assim essa pessoa se aproximará de nós e se sentirá segura”, finaliza o ginecologista.