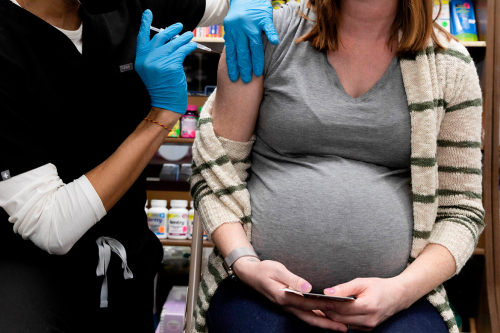
Mulheres grávidas podem tomar vacina contra Covid-19? Veja o que dizem especialistas
Estudos clínicos que comprovem a eficácia das vacinas e sua ação a longo prazo em grávidas, lactantes e puérperas ainda não foram finalizados, mas muitas mulheres desse grupo já começaram a receber as doses do imunizante.
Isso porque muitas das profissionais de saúde podem se encaixar nessas condições ou mesmo participaram dos testes das vacinas e, no meio tempo, engravidaram.
É o caso da ginecologista e obstetra Natalia Grandini, 37, que tomou as duas doses da Coronavac no período de gestação. Ela diz que estudou bastante sobre o assunto antes de tomar a sua decisão e que estava tranquila por saber que as vacinas são seguras.
“Estou atendendo presencialmente no hospital desde o início da pandemia e fiquei muito aliviada de tomar a vacina. Não mudou em nada meus cuidados de proteção, mas sinto como se um peso tivesse sido levantado. Me sinto privilegiada e gostaria que mais gestantes pudessem ter essa tranquilidade”, conta.
ANS aprovou a Resolução Normativa (RN) que atualiza o Rol de Procedimentos e Eventos em Saúde
COMUNICADO FEBRASGO/AMB
A ASSOCIAÇÃO MÉDICA BRASILEIRA (AMB) e a FEDERAÇÃO BRASILEIRA DAS ASSOCIAÇÕES DE GINECOLOGIA E OBSTETRÍCIA (FEBRASGO), sua sociedade de especialidade, vêm se manifestar, conjuntamente, junto à Agência Nacional de Saúde Suplementar (ANS) sobre o ACOMPANHAMENTO PRÉ-NATAL POR ENFERMAGEM OBSTETRA OU OBSTETRIZ.
A possibilidade da ANS em acolher a proposta de inclusão no rol de procedimentos do acompanhamento pré-natal por enfermagem obstetra ou obstetriz é um retrocesso da Lei do Ato Médico em desconsideração ao correto entendimento de argumentos técnicos/científicos e, de igual modo, às atribuições e competências de cada conselho profissional na sua área específica da saúde.
Não sem motivo, em 2020, a FEBRASGO, atenta à defesa da boa prática do exercício da medicina para a segurança da população, encaminhou seu posicionamento institucional e científico para esta consulta pública. As mais de 6000 mil contribuições demonstram a seriedade e a dimensão do tema.
As duas instituições assinam o presente comunicado para alertar sobre o caráter espúrio dessa demanda específica para pleitear a inclusão no rol de procedimentos e, ao mesmo tempo, informar que medidas administrativas e, se preciso, judiciais, serão adotadas para assegurar que sejam obedecidos critérios científicos, respeitada a Lei do Ato Médico e garantida a segurança maior, qual seja, a saúde da população e, no caso específico, do binômio materno-fetal.
NOTA DE FALECIMENTO
É com profundo pesar, que comunicamos o falecimento dos nossos queridos amigos Profª Dra. Luciana Brito, grande pesquisadora e ginecologista do estado do Maranhão e ex presidente da SOGIMA (1989 - 1994) e do Prof° Dr. Mario Cavgna Doutor em Medicina pela FMUSP. Doutor em Medicina e Cirurgia pela Universidade de Cagliari, na Itália. Professor Livre Docente de Ginecologia e Fisiopatologia da Reprodução pela Faculdade de Medicina de Botucatu – UNESP. Diretor da Divisão de Reprodução Humana do Hospital Pérola Byington.
Somos gratos por todos os serviços prestados à comunidade Ginecológica e Obstétrica do Brasil.
Nossos sentimentos de solidariedade à toda família.

Profª Dra. Luciana Brito Prof° Dr. Mario Cavgna
IMUNIZAÇÃO NA GESTAÇÃO, PRÉ-CONCEPÇÃO E PUERPÉRIO – Documento Técnico SBP, SBI e Febrasgo
A gestação é um período no qual as mulheres necessitam de cuidados específicos para assegurar a sua saúde, do feto e de seu futuro filho. Pode ser o momento ideal para abordar o assunto prevenção, aumentando a conscientização sobre a importância das vacinas, não só para ela como para toda a sua família. O sentimento de estar com uma nova vida em desenvolvimento no seu organismo remete à gestante um compromisso de responsabilidade ainda maior com seu autocuidado.Para ler mais faça o download