Todos os Tipos de Papilomavírus Humano (HPV) Têm o Mesmo Potencial Oncogênico?
Quarta, 12 Julho 2017 10:56
Os diferentes tipos de HPV apresentam diferentes potenciais oncogênicos, de acordo com importantes estudos da literatura, onde se evidencia que os HPV 16 e 18 apresentam os maiores riscos carcinogênicos. O risco de desenvolver NIC 3 após infecção persistente por diferentes tipos de HPV foi avaliado por Kjaer em 2010, em estudo de base populacional na Dinamarca, onde cerca de 7.500 mulheres com idade entre 20 e 29 anos com citologia normal realizaram testes de HPV em intervalos de 2 anos e foram seguidas por mais de 13 anos. Mulheres com citologia normal e repetição de teste de hpv positivo para hpv 16 em intervalo de 2 anos, tiveram probabilidade de desenvolver nic 3 de 26,7%; os riscos correspondentes para hpv 18, 31 e 33 foram, respectivamente, 19,1%, 14,3% e 14,9%. O risco absoluto para nic 3 ou câncer após 12 anos de seguimento entre as mulheres que tiveram o primeiro e segundo exame positivo para hpv 16 foi de 47,4%. O risco absoluto de nic 3 ou pior por outros tipos de hpv diferentes de hpv16, 18, 31, ou 33 foi de 6,0%. O risco de nic 3 ou câncer após teste de captura híbrida negativa foi de 3,0%. Alguns tipos de hpv de alto risco estiveram relacionados a alto risco de desenvolvimento de lesão nic 3 ou pior (hpv 16, 18, 31, 33 e 58) e outros tipos como hpv 39, 59 e 68 não estiveram associados ao desenvolvimento de nic 3 ou pior neste estudo (gráfico 1).
Gráfico 1- Risco absoluto de desenvolvimento de NIC ou pior em mulheres com achados citológicos normais e status do HPV em dois exames consecutivos com intervalo de 2 anos. AR= alto risco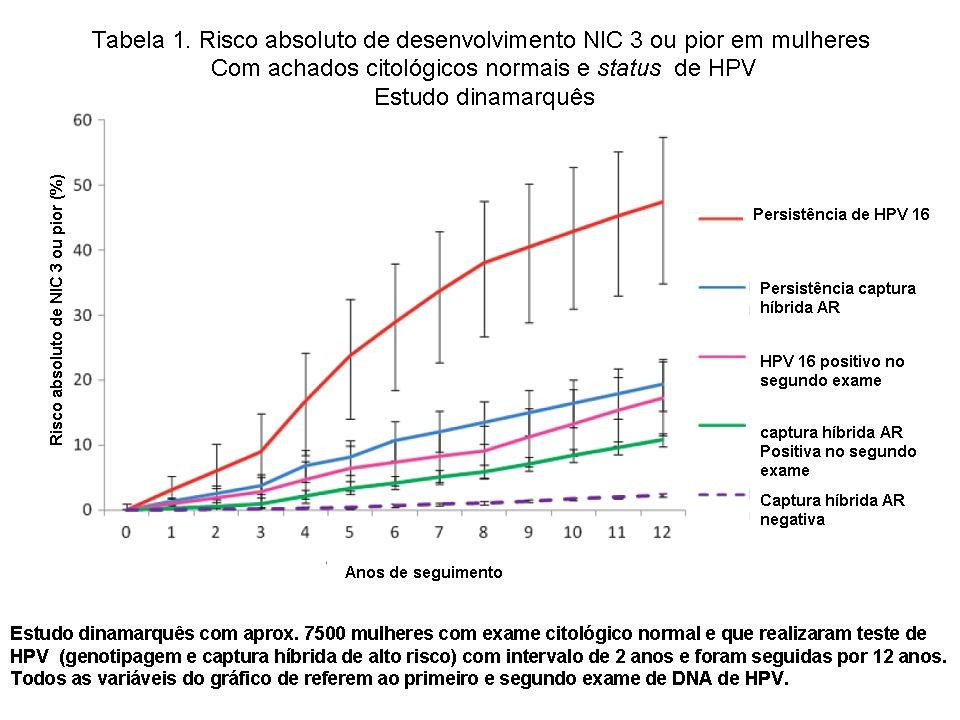
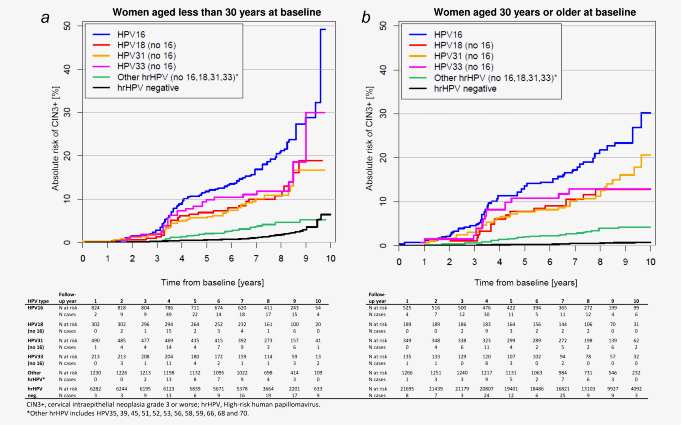
Em outro estudo de coorte prospectivo realizado por Thomsen et al em 2015, estimou-se o risco a longo prazo de neoplasia intraepitelial cervical grau 3 ou câncer (NIC 3 +) em relação ao genótipo do HPV de alto risco (HPV- AR) no início do estudo entre 33.288 mulheres com idade entre 14-90 anos, com citologia basal normal. A coorte foi seguida durante 11,5 anos. Em mulheres com idade ≥ 30 anos no início do estudo, o risco absoluto de 8 anos para evolução para NIC 3+ após a detecção basal do HPV16 foi de 21,8%. Os riscos correspondentes para HPV 18, HPV 31, HPV 33 e outros tipos de HPV- AR, respectivamente, foram de 12,8%, 11,3%, 12,9% e 3,9%. Estimativas de risco absoluto semelhantes foram observadas em mulheres <30 anos (gráficos 2 e 3). Os autores sugerem que a genotipagem do HPV- AR durante o rastreio do câncer cervical pode ajudar a identificar as mulheres com maior risco de NIC 3+.
Gráficos 2 e 3- Risco absoluto de NIC 3+ de acordo com o genótipo de HPV- AR detectado na linha de base entre 33.288 mulheres dinamarquesas com citologia cervical normal no início do estudo. (A) Mulheres com idade inferior a 30 anos no início do estudo. (B) Mulheres com idade igual ou superior a 30 anos no início do estudo.
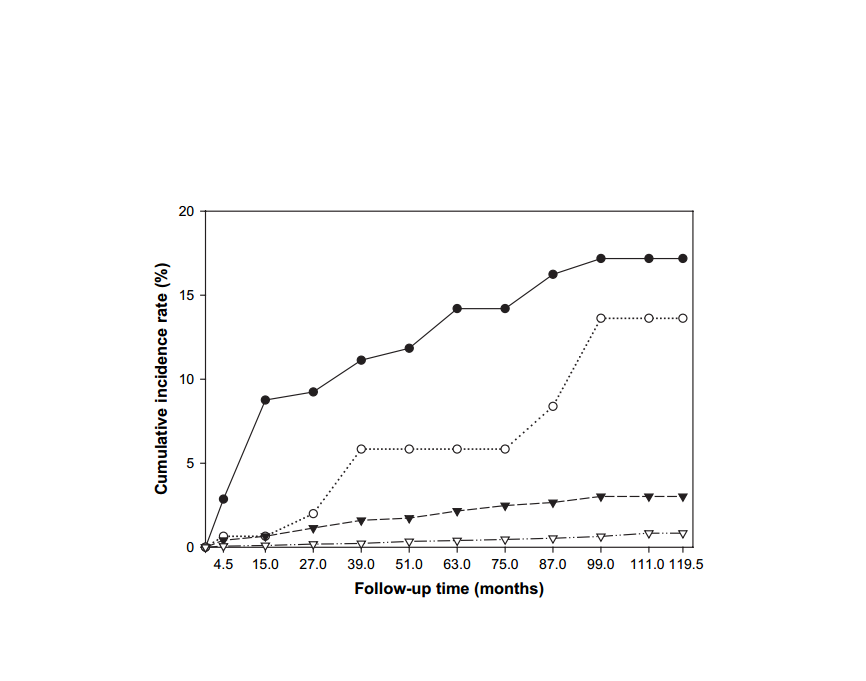
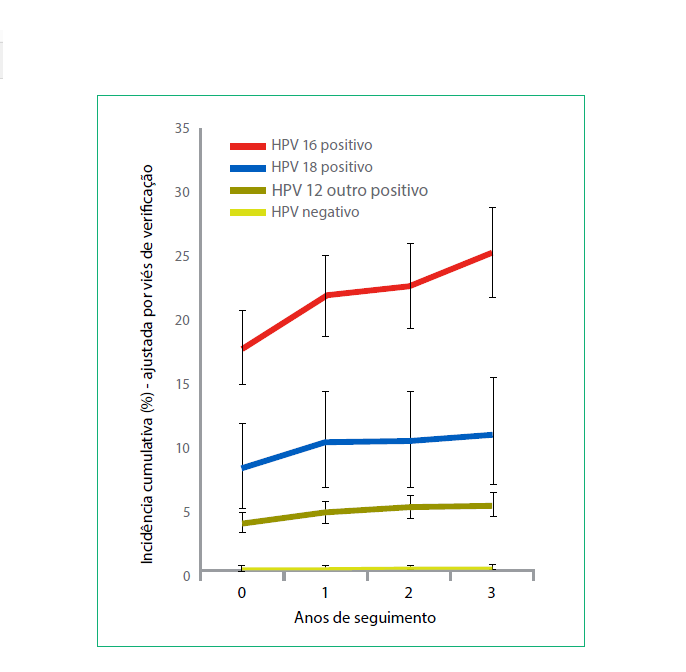
Em um novo estudo publicado por Khan et al, um total de 20.810 mulheres se matricularam em um estudo de coorte de HPV e neoplasia cervical. As mulheres foram testadas para 13 tipos de HPV oncogênicos por captura híbrida, sendo que aquelas com um teste positivo foram testadas para HPV 16 e 18. Papanicolau e resultados do teste HPV foram associados aos casos histologicamente confirmados de NIC 3 e câncer cervical (NIC 3+) que ocorreram durante 10 anos de seguimento citológico. As taxas de incidência cumulativa em 10 anos de NIC 3+ foram de 17,2% entre as mulheres HPV 16 + e 13,6% entre aquelas com HPV 18 + HPV 16 -), mas apenas 3,0% entre as mulheres com captura híbrida positiva e negativas para HPV 16 ou HPV 18. A incidência cumulativa em 10 anos entre as mulheres com captura híbrida negativa foi de 0,8% (IC 95% = 0,6% a 1,1%). Uma subanálise entre mulheres com idade igual ou superior a 30 anos com citologia normal no momento da inscrição reforçou as diferenças de risco observadas (gráfico 4). Os autores concluem que a distinção dos HPV 16 e HPV 18 de outros tipos oncogênicos de HPV pode identificar as mulheres com maior risco de NIC 3+, permitindo um manejo menos agressivo das mulheres com outros tipos oncogênicos de HPV.
Gráfico 4 - Incidência cumulativa de NIC 3+ num período de 10 anos em 20.514 mulheres de acordo com o tipo de HPV oncogênico no momento da inscrição. O status do HPV é definido como: positivo para HPV 16 (círculos fechados), positivo para HPV 18 (Círculos abertos), positiva para os tipos oncogênicos não HPV 16 / 18 (triângulos fechados), HPV oncogênicos negativos (triângulos abertos).
O estudo ATHENA utilizou um delineamento transversal e recrutou 46.887 mulheres não gestantes maiores de 21 anos, que se submeteram ao rastreamento de rotina do câncer de colo uterino em 61 centros clínicos em 23 estados dos EUA. Nesse estudo, o risco relativo de NIC 3+ em mulheres com citologia normal, estratificadas por genótipo do HPV, claramente demonstrou a importância do status de infecção pelo HPV 16/18. Mulheres com citologia normal e HPV-negativas tiveram um risco absoluto de NIC 3+ estimado em apenas 0,3, baixo o suficiente para permitir rastreamento com intervalo a cada três a cinco anos. Mulheres com citologia normal e positivas para genótipos de HPV de alto risco (qualquer um dos 14 genótipos de alto risco, analisados conjuntamente) tiveram um risco de 4,1, e mulheres positivas para um dos 12 “outros” genótipos de alto risco tiveram um risco de 2,4. Como o risco de NIC 3+ foi < 5,0, é geralmente aceito que essas mulheres possam passar por retorno após 12 meses com repetição do exame combinado e só precisariam passar por colposcopia se for detectada persistência do HPV positivo ou, em caso de teste de HPV negativo, uma citologia que demonstre lesão intraepitelial escamosa de baixo grau (LSIL) ou pior (gráfico 5).
Em contrapartida, mulheres positivas para HPV 16 ou 18 têm um risco absoluto estimado de NIC 3+ de 9,8, e claramente se beneficiariam de um encaminhamento imediato para colposcopia. Para todas as combinações de genótipos, o risco foi maior nas mulheres de 30 a 39 anos e menor nas mulheres com mais de 50 anos. Portanto, os resultados do estudo ATHENA claramente demonstram a utilidade da genotipagem para HPV 16 e 18 como parte do exame combinado.
Mediante o exposto, podemos concluir que a distinção dos HPV 16 e HPV 18 de outros tipos oncogênicos de HPV poderia identificar as mulheres com maior risco de NIC 3+, permitindo um manejo menos agressivo das mulheres com outros tipos oncogênicos de HPV.
Gráfico 5 - Incidência cumulativa ajustada em 3 anos de NIC 3+ em mulheres com idade ≥ 25 anos, estratificadas por resultado basal do exame de HPV.
Escrito por: Adriana Bittencourt Campaner. Mestre e Doutora em Tocoginecologia pela Faculdade de Ciências Médicas da Santa Casa de São Paulo. Médica Chefe da clínica de Patologia do Trato Genital Inferior e Colposcopia da Santa Casa de São Paulo.
Membro da Diretoria da Associação Brasileira de Patologia do Trato Genital Inferior e Colposcopia e do capítulo de São Paulo (ABPTGIC). Membro da CNE TGI da FEBRASGO.
Neila Maria de Gois Speck. Mestre e Doutora em Ciências pela Escola Paulista de Medicina (UNIFESP). Coordenadora do Núcleo de Prevenção em Doenças Ginecológicas da Escola Paulista de Medicina. Membro da Diretoria da Associação Brasileira de Patologia do Trato Genital Inferior e Colposcopia e do capítulo de São Paulo (ABPTGIC). Presidente da CNE TGI da FEBRASGO
Referências:

Em outro estudo de coorte prospectivo realizado por Thomsen et al em 2015, estimou-se o risco a longo prazo de neoplasia intraepitelial cervical grau 3 ou câncer (NIC 3 +) em relação ao genótipo do HPV de alto risco (HPV- AR) no início do estudo entre 33.288 mulheres com idade entre 14-90 anos, com citologia basal normal. A coorte foi seguida durante 11,5 anos. Em mulheres com idade ≥ 30 anos no início do estudo, o risco absoluto de 8 anos para evolução para NIC 3+ após a detecção basal do HPV16 foi de 21,8%. Os riscos correspondentes para HPV 18, HPV 31, HPV 33 e outros tipos de HPV- AR, respectivamente, foram de 12,8%, 11,3%, 12,9% e 3,9%. Estimativas de risco absoluto semelhantes foram observadas em mulheres <30 anos (gráficos 2 e 3). Os autores sugerem que a genotipagem do HPV- AR durante o rastreio do câncer cervical pode ajudar a identificar as mulheres com maior risco de NIC 3+.
Gráficos 2 e 3- Risco absoluto de NIC 3+ de acordo com o genótipo de HPV- AR detectado na linha de base entre 33.288 mulheres dinamarquesas com citologia cervical normal no início do estudo. (A) Mulheres com idade inferior a 30 anos no início do estudo. (B) Mulheres com idade igual ou superior a 30 anos no início do estudo.

Em um novo estudo publicado por Khan et al, um total de 20.810 mulheres se matricularam em um estudo de coorte de HPV e neoplasia cervical. As mulheres foram testadas para 13 tipos de HPV oncogênicos por captura híbrida, sendo que aquelas com um teste positivo foram testadas para HPV 16 e 18. Papanicolau e resultados do teste HPV foram associados aos casos histologicamente confirmados de NIC 3 e câncer cervical (NIC 3+) que ocorreram durante 10 anos de seguimento citológico. As taxas de incidência cumulativa em 10 anos de NIC 3+ foram de 17,2% entre as mulheres HPV 16 + e 13,6% entre aquelas com HPV 18 + HPV 16 -), mas apenas 3,0% entre as mulheres com captura híbrida positiva e negativas para HPV 16 ou HPV 18. A incidência cumulativa em 10 anos entre as mulheres com captura híbrida negativa foi de 0,8% (IC 95% = 0,6% a 1,1%). Uma subanálise entre mulheres com idade igual ou superior a 30 anos com citologia normal no momento da inscrição reforçou as diferenças de risco observadas (gráfico 4). Os autores concluem que a distinção dos HPV 16 e HPV 18 de outros tipos oncogênicos de HPV pode identificar as mulheres com maior risco de NIC 3+, permitindo um manejo menos agressivo das mulheres com outros tipos oncogênicos de HPV.
Gráfico 4 - Incidência cumulativa de NIC 3+ num período de 10 anos em 20.514 mulheres de acordo com o tipo de HPV oncogênico no momento da inscrição. O status do HPV é definido como: positivo para HPV 16 (círculos fechados), positivo para HPV 18 (Círculos abertos), positiva para os tipos oncogênicos não HPV 16 / 18 (triângulos fechados), HPV oncogênicos negativos (triângulos abertos).

O estudo ATHENA utilizou um delineamento transversal e recrutou 46.887 mulheres não gestantes maiores de 21 anos, que se submeteram ao rastreamento de rotina do câncer de colo uterino em 61 centros clínicos em 23 estados dos EUA. Nesse estudo, o risco relativo de NIC 3+ em mulheres com citologia normal, estratificadas por genótipo do HPV, claramente demonstrou a importância do status de infecção pelo HPV 16/18. Mulheres com citologia normal e HPV-negativas tiveram um risco absoluto de NIC 3+ estimado em apenas 0,3, baixo o suficiente para permitir rastreamento com intervalo a cada três a cinco anos. Mulheres com citologia normal e positivas para genótipos de HPV de alto risco (qualquer um dos 14 genótipos de alto risco, analisados conjuntamente) tiveram um risco de 4,1, e mulheres positivas para um dos 12 “outros” genótipos de alto risco tiveram um risco de 2,4. Como o risco de NIC 3+ foi < 5,0, é geralmente aceito que essas mulheres possam passar por retorno após 12 meses com repetição do exame combinado e só precisariam passar por colposcopia se for detectada persistência do HPV positivo ou, em caso de teste de HPV negativo, uma citologia que demonstre lesão intraepitelial escamosa de baixo grau (LSIL) ou pior (gráfico 5).
Em contrapartida, mulheres positivas para HPV 16 ou 18 têm um risco absoluto estimado de NIC 3+ de 9,8, e claramente se beneficiariam de um encaminhamento imediato para colposcopia. Para todas as combinações de genótipos, o risco foi maior nas mulheres de 30 a 39 anos e menor nas mulheres com mais de 50 anos. Portanto, os resultados do estudo ATHENA claramente demonstram a utilidade da genotipagem para HPV 16 e 18 como parte do exame combinado.
Mediante o exposto, podemos concluir que a distinção dos HPV 16 e HPV 18 de outros tipos oncogênicos de HPV poderia identificar as mulheres com maior risco de NIC 3+, permitindo um manejo menos agressivo das mulheres com outros tipos oncogênicos de HPV.
Gráfico 5 - Incidência cumulativa ajustada em 3 anos de NIC 3+ em mulheres com idade ≥ 25 anos, estratificadas por resultado basal do exame de HPV.

Escrito por: Adriana Bittencourt Campaner. Mestre e Doutora em Tocoginecologia pela Faculdade de Ciências Médicas da Santa Casa de São Paulo. Médica Chefe da clínica de Patologia do Trato Genital Inferior e Colposcopia da Santa Casa de São Paulo.
Membro da Diretoria da Associação Brasileira de Patologia do Trato Genital Inferior e Colposcopia e do capítulo de São Paulo (ABPTGIC). Membro da CNE TGI da FEBRASGO.
Neila Maria de Gois Speck. Mestre e Doutora em Ciências pela Escola Paulista de Medicina (UNIFESP). Coordenadora do Núcleo de Prevenção em Doenças Ginecológicas da Escola Paulista de Medicina. Membro da Diretoria da Associação Brasileira de Patologia do Trato Genital Inferior e Colposcopia e do capítulo de São Paulo (ABPTGIC). Presidente da CNE TGI da FEBRASGO
Referências:
- Khan MJ, Castle PE, Lorincz AT, Wacholder S, Sherman M, Scott DR, Rush BB, Glass AG, Schiffman M. The elevated 10-year risk of cervical precancer and cancer in women with human papillomavirus (HPV) type 16 or 18 and the possible utility of type-specific HPV testing in clinical practice. J Natl Cancer Inst. 2005 Jul 20;97(14):1072-9.
- Kjær SK, Frederiksen K, Munk C, Iftner T. Long-term absolute risk of cervical intraepithelial neoplasia grade 3 or worse following Human papillomavirus infection: role of persistence. J Natl Cancer Inst. 2010 Oct 6;102(19):1478-88.
- Thomsen LT, Frederiksen K, Munk C, Junge J, Iftner T, Kjaer SK. Long-term risk of cervical intraepithelial neoplasia grade 3 or worse according to high-risk human papillomavirus genotype and semi-quantitative viral load among 33,288 women with normal cervical cytology. Int J Cancer. 2015 Jul 1;137(1):193-203.
- Wright TC Jr1, Stoler MH, Behrens CM, Apple R, Derion T, Wright TL. The ATHENA human papillomavirus study: design, methods, and baseline results. Am J Obstet Gynecol. 2012 Jan;206(1):46.e1-46.e11.